טיפול בדום נשימה בשינה - מדריך מעשי לשיפור נשימה ולילות רגועים
טיפול בדום נשימה בשינה מתחיל בהבנה כי ההפרעה אינה רק נחירות רועמות אלא תופעה רפואית מורכבת המלווה בירידות חמצן, עייפות יומית וסיכון לבבי. כאשר מאתרים את דום הנשימה בזמן ומצמידים את הטיפול הנכון, ניתן להפחית נשימות חסומות, לשפר ריכוז ולהקטין לחץ דם לאורך היממה.
הגישה הביתית משלבת ניטור שינה, שינויים באורח החיים ותמיכה מקצועית, כך שהמטופל נשאר בסביבה הטבעית שלו ועדיין מקבל פתרונות של מומחי שינה. במדריך זה נפרוט את כל השלבים של טיפול בדום נשימה בשינה, מהסימנים הראשונים ועד המעקב המתמשך שמחזיר לילות רציפים ובקרים אנרגטיים.
טיפול בדום נשימה בשינה: סימנים, גורמי סיכון והשלכות
התסמינים הראשונים שצריכים להדליק נורה אדומה כוללים נחירות חזקות, יקיצות עם תחושת חנק, הפסקות נשימה שנצפות על ידי בני הזוג ובקרים שבהם העייפות לא מרפה גם אחרי שעות שינה ארוכות.
הגורמים לכך מגוונים: עודף משקל, מבנה לסת צר, שקדים מוגדלים, עישון, אלכוהול לפני השינה והיסטוריה משפחתית של הפרעות שינה מעלים משמעותית את הסיכוי להתפתחות דום נשימה חסימתי וכן את עוצמתו.
מעבר לפגיעה באיכות החיים, הזנחה עלולה להוביל ליתר לחץ דם, פרפור פרוזדורים, סוכרת בלתי מאוזנת, כאבי ראש חוזרים ואף לתאונות דרכים בשל נמנום קבוע בזמן נהיגה וירידה חדה בריכוז.אפליקציות ניטור, שעונים חכמים ותיעוד וידאו לילי אינם מחליפים בדיקה רפואית אך יכולים לספק נתונים ראשוניים שמחדדים את הדיאלוג עם הרופא ואת הצורך באבחון מקצועי.
רופאי משפחה ממליצים לעיתים על בדיקות דם, בדיקת תפקודי בלוטת תריס או הפניה לדיאטנית כבר בשלב זה כדי לטפל בשורש הגורמים ולבצע טיפול בדום נשימה בשינה מתוך ראייה מערכתית.שיחה יזומה עם הצוות הרפואי מאפשרת לקבל הסבר על הסיכונים, להבין כיצד נראית הפסקת נשימה בנתונים ולתאם תהליך אבחון בזמן שנוח למטופל ולמשפחתו.
עצם הזיהוי של התסמינים מאפשר להתחיל טיפול בדום נשימה בשינה כשההשלכות עדיין הפיכות, לצרף בני משפחה לצפייה בלילה, לתעד בסמארטפון או ביומן שינה את הדפוסים החוזרים ולהביא את המידע לרופא המטפל.
אבחון מקיף: בדיקת שינה ביתית מול מעבדת שינה
האבחון מתחיל בשיחה רפואית, שאלוני אפוורת', תיעוד מדד BMI וסקירת מחלות רקע, אך את התמונה השלמה מספקות בדיקות שינה שמנטרות זרימת אוויר, דופק, רוויית חמצן ושלבי שינה לאורך הלילה.בדיקת שינה ביתית מתאימה לרוב המטופלים משום שהיא מתקיימת בסביבה הטבעית, מצמצמת חרדה, מנגישה את הטיפול לאזורים מרוחקים ומספקת מדד AHI אמין כאשר החיישנים מותקנים היטב ומלווים בהנחיות טלפון או וידאו.
עם זאת, במקרים של הפרעות נלוות כמו תנועות גפיים עוויתיות, חשד לאפילפסיה לילית, מחלות לבביות או כשל נשימתי מורכב, מומלץ להשלים לילה במעבדה שבה מתעדים גם EEG, EMG ומעקב וידאו מלא לתיעוד התנהגות שינה חריגה.
ניתוח התוצאות כולל בדיקת עומק השינה, אחוז הזמן במצב REM, סיווג הפסקות הנשימה והצלבת הנתונים עם יומן הרגלי חיים כדי להבדיל בין דום נשימה חסימתי למרכזי ולבחון גורמי סיכון סביבתיים.פלטפורמות טלמדיסין מאפשרות לשתף את הדוחות עם מומחי שינה מכל מקום, לקבל הסבר מפורט על הגרפים והמדדים ולהתאים את המשך האבחון והטיפול בזמן אמת.
טכנאי השינה והרופא מנתחים יחד את איכות ההקלטה, מאמתים שלא חסרים נתונים ומספקים המלצות לפתרון בעיות טכניות לפני ביצוע בדיקה נוספת או התחלת טיפול. כאשר התוצאות ראשוניות או גבוליות, מומלץ לחזור על הבדיקה לאחר שינוי הרגלים או ירידה במשקל כדי לוודא שההתערבויות החדשות משיגות את האפקט הרצוי.
איסוף הנתונים מתוך שתי החלופות מאפשר לרופא להחליט אם די בטיפול שמרני, אם יש צורך לשלב מכשיר CPAP או אביזרי פה, ואם יש מקום להמליץ על ייעוץ ניתוחי מורכב או הפניה למומחים נוספים.

פתרונות רפואיים: מכשיר CPAP, אביזרי פה והתערבויות מתקדמות
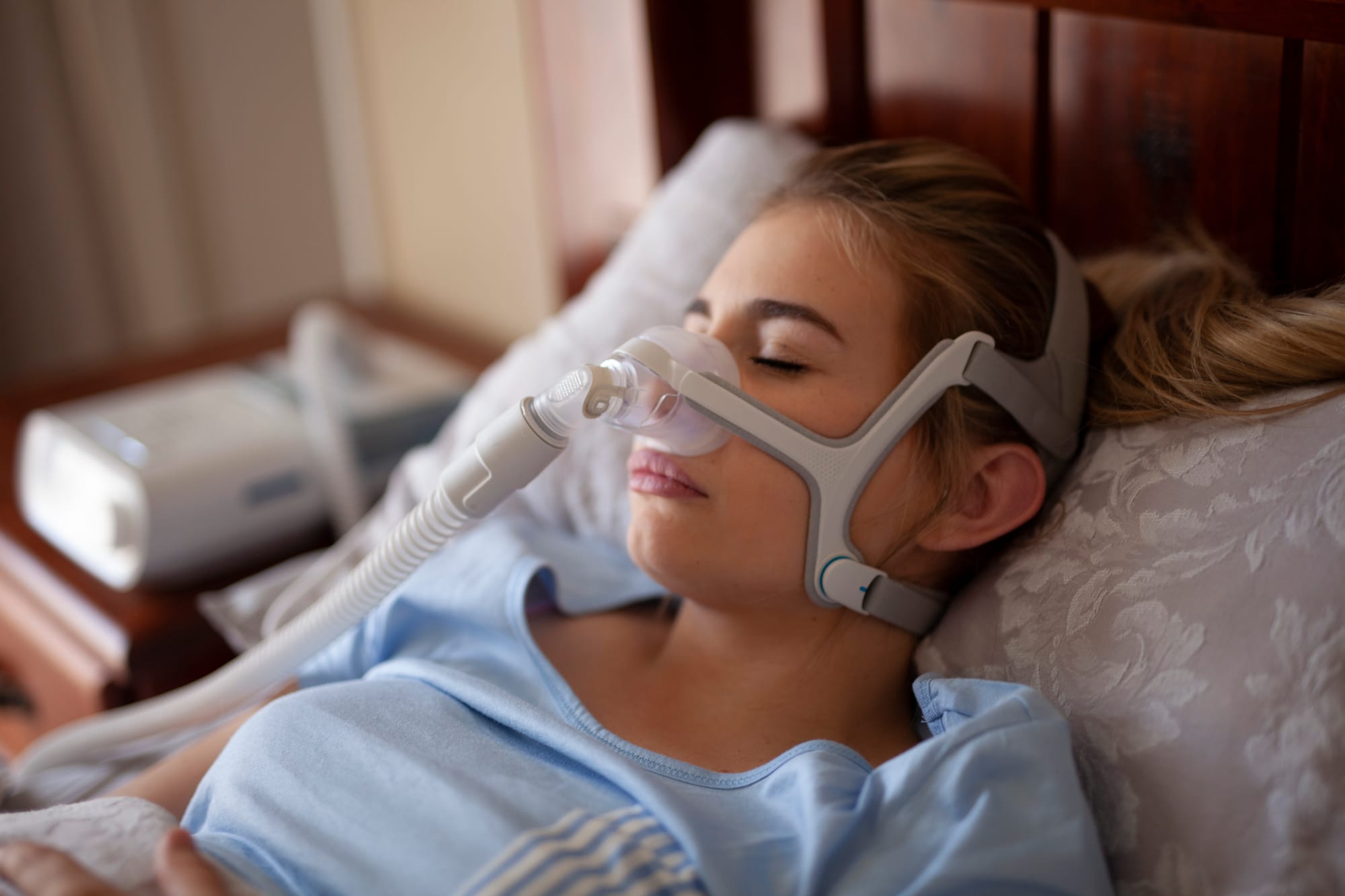
מכשיר CPAP נותר הסטנדרט הזהב בחסימת נשימה, כאשר לחץ אוויר חיובי שומר על נתיב האוויר פתוח ומונע צניחת רקמות בלילה גם במצבים של חסימה קשה לאורך כל שלבי השינה.
בחירת מסכה מותאמת, תיאום הדרגתי של לחץ האוויר, שילוב לחות מחוממת והדרכות על היגיינת הציוד מצמצמים תופעות לוואי כמו יובש באף או דליפת אוויר, ולכן חשוב להסתייע בצוות מקצועי להתאמות ומעקב שימוש דיגיטלי.
כאשר המטופל אינו מסתגל ל-CPAP, ניתן לשקול אביזרי פה שמקדמים את הלסת התחתונה, גירוי עצב הלשון באמצעות מכשירים מושתלים, שימוש במחוללי לחץ דו-שלבי או ניתוחים להרחבת לוע בהתאם לרמת החסימה והעדפות המטופל.
הטכנולוגיות החדשות כוללות חיישנים בגוף המכשיר שמדווחים על שעות שימוש, איכות איטום ומידת דליפות, וכך מאפשרות לרופא לקבל תמונה אמיתית גם בין ביקורים ולהתאים את ההגדרות מרחוק. תכנית הטיפול משלבת לעיתים תרופות נגד גודש, טיפולי אף, טיפול ברפלוקס וטיפול במחלות רקע כדי להבטיח שהנתיב האווירי נשאר פתוח ושמערכת הנשימה מקבלת מענה מקיף.
צוות רב-תחומי הכולל רופא אף אוזן גרון, רופא שיניים שיקומי ופיזיותרפיסט נשימתי יודע לבחור את השילוב הנכון ולהנחות את המטופל כיצד לעקוב אחר נתונים ולהגיב לכל שינוי. תהליכי טיטרציה ביתית, שבהם מכוונים את לחץ האוויר מרחוק לפי מדדי השימוש, הופכים נפוצים ומאפשרים לזהות במהירות אם דרוש שינוי במסכה או בקצב הזרמת האוויר.
בכל מקרה, טיפול בדום נשימה בשינה אינו חד-פעמי: נדרשים ביקורות, בדיקות שינה חוזרות, בדיקות התאמת מסכה ואיסוף נתוני שימוש כדי לוודא שהנשימות נשארות רציפות ושמדד AHI יורד באופן עקבי לאורך חודשים.
שינויים התנהגותיים, תזונה ופעילות גופנית שמחזקות את הטיפול
הפחתת משקל של חמישה עד עשרה אחוזים עשויה לצמצם באופן דרמטי את חומרת דום הנשימה, מאחר ושומן סביב הצוואר מקדם קריסת נתיב האוויר וגורם ללשון להידחק לאחור בזמן שינה על הגב במצב שרירים רפוי.
תכנית תזונה מאוזנת, הפחתת אלכוהול בערב, הימנעות מקפאין אחרי שעות הצהריים ושמירה על חלון שינה קבוע משפרים את ההשפעה של כל טיפול רפואי ומקלים על נדודי שינה נלווים ותחושת עייפות יומית מתמשכת.
פעילות גופנית הכוללת אימוני סיבולת, תרגילי נשימה דיאפרגמטיים, יוגה לשיפור גמישות בית החזה ושיקום שרירי לוע מחזקת את היכולת של הגוף לשמור על נשימה סדירה בלילה גם בשעות REM הרגישות.
מטופלים רבים מרוויחים מטיפול התנהגותי קוגניטיבי לשינה (CBT-I), שמלמד טכניקות הרפיה, ניהול סטרס והפחתת מחשבות פולשניות לפני השינה כדי לאזן אינסומניה ולחזק התמדה ב-CPAP.התאמות תנוחת שינה, שימוש בכריות תמיכה, הימנעות משינה על הגב ומעקב אחר איכות האוויר בחדר מצמצמים גודש ומשפרים נשימה אפית לאורך הלילה.
תמיכה של דיאטנית קלינית ועבודה עם מאמן כושר מותאם מציבות מטרות ריאליות, בונות תפריטים וימי אימון מסודרים ומאפשרות לתחזוק את השינוי כחלק מאורח החיים. מעקב אחרי מדדי סוכר, לחץ דם ואחוזי שומן בגוף עוזר למדוד את תרומת אורח החיים לבריאות הכללית ולהוכיח שההשקעה היומיומית מניבה תוצאות אמיתיות.
כדאי לשלב יומן שינה, אפליקציות מעקב, תרגולי מיינדפולנס לפני השינה והדרכת נשימה אפית כדי להשפיע גם על הפרעות נשימה נוספות המופיעות לצד דום נשימה ולשמור על שגרה יציבה.

מעקב רב-תחומי, טלמדיסין והדרכת משפחות
מעקב קבוע עם רופא שינה, תזונאי, פיזיותרפיסט נשימתי ולעיתים גם פסיכולוג מסייע לייצר מערך תמיכה שמטפל בגורמי הסיכון מכל הכיוונים ומחזק את ההתמדה בטיפול לאורך זמן. ביקורות טלמדיסין מאפשרות לדווח על מדדי שימוש ב-CPAP, לשלוח גרפי שינה, לקבל התאמות מרחוק, לעבור הדרכות קצרות ולהסיר חסמים לוגיסטיים כך שגם מטופלים מאזורים מרוחקים מקבלים ליווי זמין ומיידי.
הדרכת בני זוג ובני משפחה על סימנים לחזרה של הפסקות נשימה, על חשיבות שגרת השינה ועל תפעול הציוד מפחיתה חיכוכים, מגדילה תמיכה רגשית ומסייעת לזהות התדרדרות בטרם עת ולהזכיר תורים ובדיקות.
שילוב של קבוצות תמיכה דיגיטליות עם מפגשים פרונטליים יוצר קהילה שמספקת מוטיבציה, מחליפה טיפים להתמודדות עם מסכות, מציעה פתרונות לבעיות נפוצות ומזכירה לבדוק בדיקות שינה חוזרות בזמן שנקבע.
המערכת הרב-תחומית יודעת להתאים את ההמלצות למצבי חיים משתנים כמו הריונות, נסיעות ארוכות או שינויים בעבודה, להנגיש חומרי הדרכה בשפות שונות ולהבטיח שהטיפול נשאר רלוונטי ויעיל.
תיעוד מסודר של תסמינים, מדדים, תופעות לוואי ואירועים משפחתיים ביומן שיתופי עוזר לצוות להבין מגמות ולהציע פתרונות לפני שמופיעה החמרה משמעותית או ירידה בהתמדה.
שאלות נפוצות על טיפול בדום נשימה בשינה
דוחות חודשיים מרוכזים מסייעים להציג תמונה שקופה בפני חברות הביטוח והרשויות, לקבל החזרים ולוודא שהמטופל מקבל את כלל הזכויות המגיעות לו.
כמה זמן לוקח להסתגל למכשיר CPAP במסגרת טיפול בדום נשימה בשינה?
רוב המטופלים מדווחים על שיפור בתוך שבועות ספורים, אך הסתגלות מלאה דורשת מעקב יומיומי, התאמות לחץ, פתרון דליפות והדרכת שימוש מקצועית הכוללת מעקב טלפוני.
האם בדיקת שינה ביתית מספיקה לפני שמתחילים טיפול בדום נשימה בשינה?
ברוב המקרים כן, אך אם מתגלים אירועים חריגים, הפרעות נוירולוגיות, מחלות לבביות או חשד לדום נשימה מרכזי מומלץ להשלים בדיקה במעבדה לשם אבחנה מדויקת.
מה עושים אם התסמינים חוזרים לאחר ירידה במשקל והפסקת טיפול?
יש לפנות למומחה שינה, להעריך מחדש את מדד AHI באמצעות בדיקת שינה ביתית, לעבור על יומן השינה ולבחון שילוב מחודש של טיפולים כמו CPAP או אביזרי פה.
סיכום והמשך הדרך
טיפול בדום נשימה בשינה הוא תהליך מתמשך שדורש שיתוף פעולה בין המטופל, המשפחה והצוות הרפואי כדי להבטיח נשימה חופשית בכל לילה ויום עירני. כאשר מקפידים על מעקב, משפרים הרגלים, בוחנים את הנתונים מהציוד, משתפים את הצוות בתחושות מהשטח ומעדכנים את התכנית בהתאם, הסיכון הלבבי יורד והאנרגיה היומית חוזרת בהדרגה.
כדאי לקבוע באופן קבוע פגישות טלמדיסין או ביקורים פרונטליים, לעקוב אחרי נתוני השימוש בציוד, לשמור יומן שינה ולהציב יעדי בריאות ברי-מדידה שמחזקים את הטיפול בדום נשימה בשינה לאורך זמן ומונעים החמרות עתידיות.


